El problema de la resistencia a los antibióticos

La aparición y propagación de infecciones causadas por bacterias resistentes al tratamiento con antibióticos supone hoy en día una de las amenazas más graves a las que se enfrenta la salud pública a nivel mundial.
Este fenómeno, que aumenta de forma preocupante, limita de forma progresiva la posibilidad de emplear antibióticos que en su momento fueron eficaces, dando lugar a un aumento de la morbilidad y mortalidad causado por enfermedades infecciosas.
El uso inapropiado e indiscriminado de los antibióticos en personas y animales, ha sido y es el principal causante de la aparición de estas resistencias. Por tanto, nos encontramos ante un problema global que afecta a la salud humana, a la sanidad animal y a la salud medioambiental, donde el enfoque “One Health” (“una única salud”) cobra un gran protagonismo.
Las cifras del problema
- 33.000 personas mueren cada año en Europa como consecuencia de infecciones causadas por bacterias resistentes, según un estudio del Centro Europeo para la Prevención y el Control de Enfermedades (ECDC) .
- Casi 3.000 personas murieron en España en 2016 como consecuencia de este tipo de infecciones según los datos del Registro de Actividad de Atención Especializada (CMBD).
- 1.500 millones de euros1 es el coste que supone el tratamiento de estas infecciones en la Unión Europea, 150 millones1 en España.
- En 35 años1, estas muertes podrían superar a las producidas por cáncer, unas 40.000 muertes anuales en España.
Luchar contra la resistencia a los antibióticos es una prioridad, por ello en noviembre de 2011 el Parlamento Europeo publicó una resolución no legislativa por la que estableció un Plan de Acción Contra las Resistencias que estimuló la puesta en marcha de planes nacionales en 13 países.
En España, se aprobó en 2014 el Plan Nacional frente a la Resistencia a los Antibióticos (PRAN), gracias al cual el consumo de antibióticos se ha reducido un 7,2% en salud humana entre 2015 y 2018, y un 32,4% en salud animal entre 2014 y 2017.
¿Cuál es el origen de este problema?
El descubrimiento de los antibióticos en 1928 marcó un antes y un después en la historia de la humanidad. Sin embargo, ya en los años 50 aparecieron las primeras infecciones difíciles de tratar provocadas por bacterias resistentes. Desde entonces, se han ido desarrollando grupos de antibióticos derivados de las moléculas originales, dando lugar a las llamadas generaciones de antibióticos puesto que los anteriores se iban quedando obsoletos.
En este sentido, la resistencia a los antibióticos no es nada nuevo. Los antibióticos, y por tanto, las bacterias resistentes, ya existían antes de que el ser humano los descubriera y comenzara a utilizar.
¿Por qué se producen las resistencias a los antibióticos?
Las bacterias cuentan con gran capacidad para adaptarse y sobrevivir en el medio en el que se encuentran, generando mediante diferentes mecanismos resistencias a los compuestos terapéuticos, capacidad que comparten con hongos, virus y parásitos.
En el caso de las bacterias, podemos diferenciar dos tipos de resistencia: la natural y la adquirida.
- Resistencia natural: cuando todas las cepas pertenecientes a la misma especie son resistentes a un antibiótico.
- Resistencia adquirida:
- Por mutaciones.
- Por transferencia de genes de resistencia.
A continuación, explicamos un ejemplo del proceso de adquisición de resistencias:
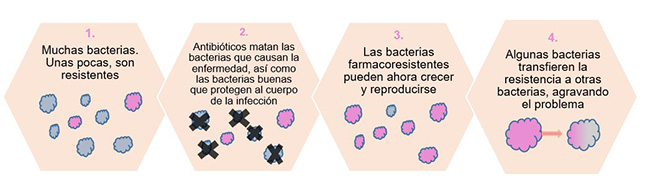
- Al administrar un antibiótico eficaz, la gran mayoría de las bacterias mueren. Sin embargo, una pequeña parte de la población puede sobrevivir (teoría de la selección natural de Darwin).
- Las bacterias que sobreviven, que son resistentes a este antibiótico, se multiplican y reproducen consiguiendo aumentar la población de bacterias resistentes.
- Estas bacterias, además, a través de diferentes mecanismos compartirán sus genes de resistencia con otros microorganismos, agravando el problema.
- En este contexto, si administramos este antibiótico de forma indiscriminada o inapropiada, estaremos favoreciendo la aparición de más bacterias resistentes y, con el paso del tiempo, el fármaco será ineficaz.
EL PAPEL DEL MEDIO AMBIENTE EN LAS RESISTENCIAS ANTIBIÓTICAS
Aunque la aparición de bacterias resistentes se relaciona con el uso inapropiado de antibióticos, tanto en medicina humana como animal, tenemos que destacar también el papel que juega el medio ambiente en esta problemática.
Los antibióticos, las bacterias resistentes, los genes de resistencia y otros elementos genéticos móviles son contaminantes emergentes que se encuentran presentes en el medio ambiente. Estos contaminantes, aparte de alterar el normal funcionamiento de los ecosistemas, llegan a los humanos y animales a través de diferentes vectores (como el consumo de agua y alimentos), favoreciendo la aparición y propagación de resistencias.
En este sentido, la ONU alertó sobre el peligro de la liberación y vertido de fármacos y otros productos en el medio ambiente ya que esto favorece el aumento de las resistencias. Por ello, la Comisión Europea presentó el pasado mes de marzo el ”Enfoque estratégico de los productos farmacéuticos en el medio ambiente” para mejorar en la gestión y tratamiento de productos para uso humano y veterinario.
El papel de la sanidad animal
Sabiendo que los antibióticos constituyen un factor de selección de bacterias resistentes, resulta imprescindible reducir su uso. Por ello, los veterinarios juegan un papel clave, ya que tienen en su mano la capacidad de hacer un uso responsable de los antibióticos, tanto en clínicas veterinarias como en producción animal.
Además, está en manos del veterinario la posibilidad de llevar a cabo otras medidas que ayuden en la lucha contra las resistencias, entre las que destacan las siguientes:
- Hacer un buen diagnóstico antes de medicar al animal.
- Utilizar el antibiótico correcto con la pauta adecuada en cada caso.
- Usar antibióticos “ tan poco como sea posible pero tanto como sea necesario ”.
- Adoptar medidas de higiene y bioseguridad.
- Prevenir mediante el uso de vacunas
Coincidiendo con la semana del Uso Prudente de los Antibióticos, tuvo lugar la Jornada del Día Europeo para el Uso Prudente de los Antibióticos (EAAD) 2019 organizado por la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS), en el que se presentaron las últimas iniciativas del Plan Nacional frente a la Resistencia a los Antibióticos (PRAN), del Ministerio de Sanidad, Consumo y Bienestar Social (MSCBS).
Entre sus principales conclusiones destacamos:
- La lucha contra las resistencias es un gran reto, y, aunque queda mucho por hacer, vamos en el buen camino.
- La comunicación resulta imprescindible para concienciar a la población sobre la importancia de un uso correcto de los antibióticos.
- No debemos olvidar del papel que juega el medio ambiente en el aumento de las resistencias.
(1) The review on antimicrobial resistance chaired by Jim O’Neill. 2016
